Ứng dụng tế bào gốc tủy răng sữa trong việc điều trị ung thư vú
Ung thư vú là loại ung thư phổ biến nhất trên toàn thế giới và tiếp tục có tác động lớn đến số ca tử vong do ung thư trên toàn cầu [1]. Cần có những nỗ lực diễn ra trên toàn cầu để chống lại gánh nặng ngày càng tăng của nó, đặc biệt là ở các quốc gia đang trong quá trình chuyển đổi từ tỷ lệ mắc bệnh sang tỷ lệ tử vong cao [2]. Theo dữ liệu của GLOBOCAN [3] vào năm 2020 số ca mắc mới và tử vong do ung thư vú cho 185 quốc gia hoặc vùng lãnh thổ cho thấy hơn 2,3 triệu ca mắc mới và 685.000 ca tử vong, vì vậy loại ung thư này đang chiếm phần phổ biến trên toàn thế giới. Gánh nặng ung thư vú trong tương lai được dự đoán sẽ tăng lên hơn 3 triệu ca mắc mới và 1 triệu ca tử vong vào năm 2040 [1].
Những phương pháp can thiệp và không can thiệp hiện nay có thể cải thiện tình trạng ung thư và kéo dài sự sống cho bệnh nhân hơn. Nhưng hầu hết các phương pháp điều trị này không chỉ ảnh hưởng đến các tế bào ung thư [4]. Chúng cũng có thể ảnh hưởng đến các tế bào khỏe mạnh và gây nên các thay đổi khác trong cơ thể của người bệnh. Những tác dụng phụ này có thể bao gồm: chán ăn, buồn nôn và nôn, mệt mỏi, khô miệng, rụng tóc, mãn kinh sớm và có nguy cơ nhiễm trùng cao [5]. Tế bào gốc là loại tế bào chưa biệt hoá vẫn giữ được các đặc tính sinh trưởng của tế bào và có thể biệt hoá thành mọi loại cơ quan trong cơ thể [6]. Điều trị lâm sàng tế bào gốc tủy răng sữa trong ung thư vú đang trở thành một phương pháp tiên phong và hứa hẹn trong lĩnh vực y học hiện đại. Hiện nay, liệu pháp tế bào gốc là phương pháp mới và đầy triển vọng trong chữa trị ung thư vú. Khi nghiên cứu về ung thư vú và các giai đoạn các nhà nghiên cứu thấy rằng tế bào gốc có tiềm năng lớn trong việc ứng dụng chữa trị ung thư vú.
Ung thư vú và tế bào gốc tủy răng sữa
Vú gồm ba cơ quan cấu tạo chính gồm: tiểu thùy, ống dẫn và mô liên kết. Các thùy là các tuyến sản xuất sữa [7]. Các ống là các ống dẫn sữa đến núm vú. Mô liên kết (bao gồm mô xơ và mô mỡ) bao quanh. Ung thư vú là căn bệnh mà các tế bào ở vú phát triển ngoài tầm kiểm soát. Có nhiều loại ung thư vú khác nhau. Phân biệt ung thư vú phụ thuộc vào tế bào nào của vú gây ung thư. Hầu hết các bệnh ung thư vú bắt đầu trong các ống dẫn hoặc tiểu thùy. Ung thư vú có thể lây lan ra bên ngoài vú thông qua các mạch máu và mạch bạch huyết. Khi ung thư vú lan sang các bộ phận khác của cơ thể, nó được cho là đã di căn.
Tuỳ các bệnh nhân khác nhau mà triệu chứng biểu hiện sẽ khác nhau. Một số người không có bất kỳ dấu hiệu hoặc triệu chứng nào cả [8]. Có một số dấu hiệu chung cho thấy nguy cơ bị ung thư vú như: dày lên hoặc sưng một phần của vú, kích ứng hoặc lõm da vú, núm vú bị thụt vào trong hoặc đau ở vùng núm vú, tiết dịch núm vú không phải sữa mẹ kể cả máu.
Có rất nhiều nguyên nhân gây ra ung thư vú những nguyên nhân chính gồm các nguyên nhân không thể thay đổi và nguyên nhân môi trường [9]. Các yếu tố không thể thay đổi bao gồm tuổi tác, đột biến gen, tiền sử nội tiết tố, tiền sử di truyền gia đình có người bị mắc ung thư vú hay trước đây đã sử dụng các phương pháp xạ trị ung thư. Các yếu tố do bản thân bao gồm không hoạt động thể chất, thừa cân hoặc béo phì sau khi mãn kinh, dùng hormone quá mức, sử dụng rượu bia, chất kích thích. Nghiên cứu cho thấy các yếu tố khác như hút thuốc, tiếp xúc với hóa chất có thể gây ung thư và thay đổi các hormone khác do làm việc ca đêm cũng có thể làm tăng nguy cơ ung thư vú. Một số người có nguy cơ cao mắc ung thư vú như có tiền sử gia đình mắc ung thư và những thay đổi di truyền liên quan đến các gen BRCA1 và BRCA2.
Các phương pháp hiện nay để điều trị ung thư vú nhằm tiêu diệt các tế bào ung thư bao gồm: hoá trị, bức xạ, hormone, liệu pháp miễn dịch và liệu pháp tiêu diệt tế bào đích. Tuy nhiên, các phương pháp điều trị này thường để lại cho bệnh nhân các tác dụng phụ khá trầm trọng và có thể kéo dài. Trong một số trường hợp những vấn đề về tác dụng phụ này có thể gây ra các tình trạng nghiêm trọng và cần các can thiệp y tế [10]. Liệu pháp tế bào gốc hiện tại đang là liệu pháp thay thế đầy tiềm năng trong điều trị ung thư bao gồm cả ung thư vú.
Nói chung, cấu trúc của răng bao gồm ba lớp [11]. Tủy răng nằm ở trung tâm của răng và là một mô liên kết dạng sợi lấp đầy khoang tủy bên trong răng. Nó nằm ở trung tâm của răng và được bao quanh bởi ngà răng. Ngoài ra, nó hỗ trợ sức sống của răng và đóng vai trò chính trong việc duy trì răng. Các nghiên cứu trước đây chỉ ra rằng tủy răng chứa một quần thể tế bào có khả năng tự đổi mới và tăng sinh tế bào cao trong in-vitro và có thể thiết lập các tế bào gốc đa năng cảm ứng (iPS) hiệu quả hơn so với nguyên bào sợi da [12].
Khả năng tái tạo của tế bào tủy răng (DPC) có thể bắt nguồn từ những tế bào gốc này, được gọi là tế bào gốc tủy răng (DPSC). DPSC lần đầu tiên được phân lập từ DPC vào năm 2000 [12]. Chúng được đặc trưng bởi khả năng tạo dòng vô tính cao, hình thái giống như nguyên bào sợi và tốc độ tăng sinh cao. Ngoài ra, Nestin, vimentin, OCT-4 và SOX-2, tất cả đều là các dấu hiệu cụ thể của tế bào gốc phôi chưa biệt hóa, được thể hiện [13].
Gần đây, các DPSC đã thu hút sự chú ý trong lĩnh vực y học tái tạo, đặc biệt là các chất tiết của tế bào gốc tủy răng liên quan đến các bệnh ung thư như miệng, vú hay sắc tố ở người. Chất tiết của tế bào gốc tủy răng (DPMSCS-S) có một loạt tiềm năng tái tạo và có thể hỗ trợ phục hồi chức năng cho các bệnh nhân ung thư sau can thiệp điều trị.
Tế bào gốc tủy răng trong điều trị ung thư vú
Một nghiên cứu của Thirumal [14] và cộng sự liên quan đến sự đánh giá chất tiết của tế bào gốc trung mô trong tủy răng sữa nhằm điều trị các bệnh ung thư miệng, vú và hắc tố ở người đã mở ra một kết quả khá tổng quan về liệu pháp mới này. Theo nghiên cứu, tế bào gốc tủy răng sữa có khả năng giúp tạo ra môi trường thuận lợi cho quá trình điều trị ung thư vú. Chúng có khả năng tương tác với tế bào ung thư và ngăn chặn sự phát triển của chúng. Điều này đồng nghĩa với việc tế bào gốc tủy răng sữa có thể giúp ức chế sự lan truyền của ung thư và ngăn chặn tế bào ung thư phát triển thành các khối u bị ác tính. Ngoài ra, tế bào gốc tủy răng sữa còn có khả năng tạo ra yếu tố tự miễn, giúp tăng cường hệ miễn dịch cho bệnh nhân. Điều này rất quan trọng trong quá trình chống lại sự tấn công của tế bào ung thư và hỗ trợ điều trị ung thư vú một cách hiệu quả hơn. Tế bào gốc tủy răng sữa cũng có tính chất tự phục hồi, giúp cơ thể phục hồi sau quá trình điều trị ung thư.
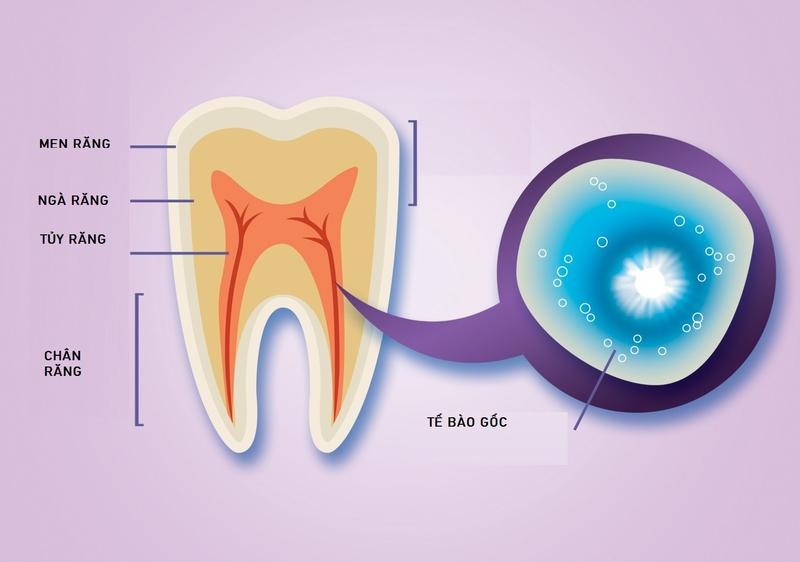
Ứng dụng tế bào gốc tủy răng sữa trong việc điều trị ung thư vú
Trong nghiên cứu, các dòng tế bào ung thư vú được ký hiệu MDA-MB-231 được lấy từ Trung tâm Khoa học Tế bào Quốc gia, Pune, Ấn Độ. Thông qua các đánh giá, xét nghiệm sinh phân tử và tế bào học, kết quả cho thấy DPMSC-CM gây ra quá trình chết theo chương trình của MDA-MB-231, ức chế sự tăng sinh, di căn và bám dính, nhưng làm gia tăng sự xâm lấn và kháng nhiều loại thuốc. Đây là điều thiết yếu đối với quá trình điều chỉnh tăng của p21, từ đó điều chỉnh giảm cyclin D1 và CDK4. DPMSC-CM gây ra quá trình chết theo chương trình trên các tế bào ung thư. Biểu hiện ATM và p16 bị suy giảm, điều này có thể cho phép chu kỳ tế bào hoạt động mạnh trong pha S và G2, mặc dù không có bất kỳ sự ức chế đáng kể nào đối với sự tăng sinh cũng như tăng quá trình chết theo chương trình của tế bào ung thư. Các gen liên quan đến di căn và kháng đa thuốc đã được điều chỉnh tăng đáng kể. Các tác động gây ung thư của DPMSC-CM (tăng xâm lấn và kháng nhiều loại thuốc) trong các thí nghiệm phần lớn là do các yếu tố tăng trưởng gia tăng EGF, EPO, G-CSF, HGF, M−CSF, PDGF-AA và cytokine tiền viêm TNF-α, CXCL10, IL-12p70. Tác dụng chống ung thư của DPMSC-CM (giảm tăng sinh, tăng quá trình chết theo chương trình, giảm di căn và bám dính) chủ yếu là do mức độ suy yếu của các yếu tố tăng trưởng EPO, các cytokine tiền viêm CCL2, CXCL10, CXCL8 và mức độ tăng của các cytokine kháng viêm IL -2 [14].
Tế bào gốc tủy răng sữa và chất tiết của tế bào gốc trung mô trong tế bào gốc tủy vô cùng tiềm năng trong việc ứng dụng điều trị ung thư đặc biệt là ung thư vú. Tuy nhiên, liệu pháp này vẫn còn cần rất nhiều những nghiên cứu chuyên sâu thử nghiệm trên động vật và các nghiên cứu mang tính đánh giá an toàn khi sử dụng trên người bệnh. Việc mô tả sự hoạt động của chất tiết của tế bào gốc trung mô trên động vật là bước cần thiết tiếp theo để phương pháp này được đề xuất ứng dụng lâm sàng. Mặc dù ứng dụng tế bào gốc tủy răng sữa trong điều trị ung thư vú còn đang trong giai đoạn nghiên cứu và thử nghiệm, nhưng những tiến bộ mới nhất của nghiên cứu cho thấy tiềm năng lớn của phương pháp này. Nếu được phát triển thành công, điều trị lâm sàng tế bào gốc tủy răng sữa có thể trở thành một phương pháp chữa trị hiệu quả và an toàn cho bệnh nhân ung thư vú.
Tóm lại, việc sử dụng tế bào gốc tủy răng sữa trong điều trị ung thư vú đang mở ra một triển vọng mới cho ngành y học. Tế bào gốc tủy răng sữa có khả năng chuyển hóa và tác động tích cực lên quá trình điều trị ung thư vú. Nhờ tính chất tự phục hồi và tạo yếu tố tự miễn, tế bào gốc tủy răng sữa có tiềm năng trở thành một phương pháp điều trị tiên phong trong việc đối phó với ung thư vú. Tuy nhiên, cần tiếp tục nghiên cứu và phát triển để đảm bảo tính hiệu quả và an toàn của phương pháp này.
Nguồn tham khảo:
[1] ARNOLD, Melina, et al. Current and future burden of breast cancer: Global statistics for 2020 and 2040. The Breast, 2022, 66: 15-23.
[2] HEER, Emily, et al. Global burden and trends in premenopausal and postmenopausal breast cancer: a population-based study. The Lancet Global Health, 2020, 8.8: e1027-e1037.
[3] SUNG, Hyuna, et al. Global cancer statistics 2020: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries. CA: a cancer journal for clinicians, 2021, 71.3: 209-249.
[4] What Are the Symptoms of Breast Cancer? (https://www.cdc.gov/cancer/breast/basic_info/symptoms.)
[5] Side Effects From Breast Cancer Treatments (https://www.webmd.com/breast-cancer/treatment-side-effects)
[6] Stem Cell For Breast Cancer 2023 (https://www.clinicspots.com/blog/stem-cell-for-breast-cancer)
[7] What Is Breast Cancer? (https://www.cdc.gov/cancer/breast/basic_info/what-is-breast-cancer.htm)
[8] What Are the Symptoms of Breast Cancer? (https://www.cdc.gov/cancer/breast/basic_info/symptoms.htm)
[9] What is breast cancer? (https://www.cancer.org.au/cancer-information/types-of-cancer/breast-cancer)
[10] How Is Breast Cancer Treated? (https://www.cdc.gov/cancer/breast/basic_info/treatment.htm)
[11] CHAI, Yang, et al. The fate of the mammalian cranial neural crest during tooth and mandibular morphogenesis. Development, 2000, 127.8: 1671-1679.
[12] GRONTHOS, Stan, et al. Postnatal human dental pulp stem cells (DPSCs) in vitro and in vivo. Proceedings of the National Academy of Sciences, 2000, 97.25: 13625-13630.
[13] KIRALY, Marianna, et al. Simultaneous PKC and cAMP activation induces differentiation of human dental pulp stem cells into functionally active neurons. Neurochemistry international, 2009, 55.5: 323-332.
[14] RAJ, A. Thirumal, et al. Assessing the effect of human dental pulp mesenchymal stem cell secretome on human oral, breast, and melanoma cancer cell lines. Saudi Journal of Biological Sciences, 2021, 28.11: 6556-6567.
